Algunas de las secuelas más graves del COVID-19 son de carácter pulmonar, como la fibrosis y otros tipos de enfermedades intersticiales, además de otras de carácter sistémico, como afectaciones musculares o la llamada debilidad asociada a la UCI. En el camino que queda por recorrer, los expertos se preparan para combatirlas de manera multidisciplinar.
La visión integral de la Medicina Interna ha sido fundamental para enfrentar con eficacia una enfermedad que, más allá de la infección vírica, se manifiesta con síntomas inflamatorios multisistémicos y fenómenos tromboembólicos. Así lo ha expresado el doctor Ricardo Gómez Huelgas, presidente de la Sociedad Española de Medicina Interna, durante la presentación de los resultados preliminares del primer gran Registro Clínico Nacional Multicéntrico sobre COVID-19, que contiene datos ya más de 12.200 pacientes, (la mayoría de Madrid, una de las regiones más afectadas por COVID-19), y en el que participan 600 investigadores de casi 150 hospitales. Este registro ayudará a médicos y científicos a dar respuesta a muchos interrogantes que hay, aún a día de hoy, sobre SARS-CoV-2. El doctor Gómez Huelgas ha explicado cómo “los internistas españoles hemos estado en la primera línea frente a la pandemia y hemos atendido al 80% de los pacientes hospitalizados por COVID-19”, afirma.
Los principales resultados preliminares con datos de 6.424 pacientes del total del registro y de 109 hospitales (a fecha 30 de abril) son:
- La mediana de edad de los pacientes participantes ha sido de 69,1 años. De ellos, el 56,9% eran hombres.
- Los primeros datos confirman que uno de cada tres pacientes hospitalizados por COVID-19 en España desarrolló dificultad respiratoria y, uno de cada cinco falleció. Según los primeros cálculos, hasta el 20% de los pacientes con síntomas respiratorios podrían padecer fibrosis pulmonar, incluyendo leves y moderados.
- El estudio ha confirmado una mortalidad del 21%. A mayor edad, se constató mayor mortalidad. En el tramo 80-89 años, por ejemplo, llega al 42,5%.
- Las comorbilidades más frecuentemente detectadas, han sido: hipertensión (50,2%), dislipidemia (39,7%) y diabetes mellitus (18.7%).
- Los síntomas informados a la llegada del hospital, han sido, predominantemente, fiebre (86,2%) y tos (76,5%), aunque la mialgia y la anosmia fueron menos comunes que en series de datos de otros países.
- Un alto porcentaje de pacientes tenía valores de laboratorio anormales al ingreso, con un perfil “inmunoinflamatorio” deteriorado.
- La mortalidad por SARS-CoV-2, fue similar a la observada en algunas series de datos de China y de EEUU, pero fue mayor que la descrita en Italia e inferior a la cifra observada en el Reino Unido.
- Además, la mayoría de los pacientes recibió tratamiento supuestamente efectivo contra el SARS-CoV-2. Los fármacos antivirales más utilizados fueron: la hidroxicloroquina (85,7%) y el lopinavir/ritonavir (62,4%). Respecto a los ensayos clínicos con hidroxicloroquina en pacientes COVID-19, quiere lanzar un mensaje tranquilizador a todos los pacientes que, por otro tipo de patologías de tipo autoinmune (lupus y otras enfermedades autoinmunes sistémicas), están tomando este tipo de medicación. Por su parte, el Grupo de Enfermedades Autoinmunes Sistémicas (GEAS) de la Sociedad Española de Medicina Interna (SEMI), manifiesta que es un fármaco ampliamente usado en el tratamiento de enfermedades autoinmunes sistémicas y que ha mostrado una amplia seguridad y eficacia en el abordaje terapéutico de estas patologías. Por lo que recomienda a los pacientes que se traten con este medicamento, que antes de tomar cualquier decisión unilateral respecto a la continuidad del tratamiento con hidroxicloroquina o ante cualquier duda sobre la seguridad y eficacia del fármaco, SIEMPRE contacten con su médico o facultativo de referencia.
Las secuelas del covid
Aunque aún no se sabe mucho y los datos van permitiendo poco a poco saber más sobre el virus, los médicos internistas participantes en el estudio han podido constatar el amplio abanico de secuelas que provoca la enfermedad COVID-19, que afectan a casi todos los órganos y que habrá que tratar de manera multidisciplinar.
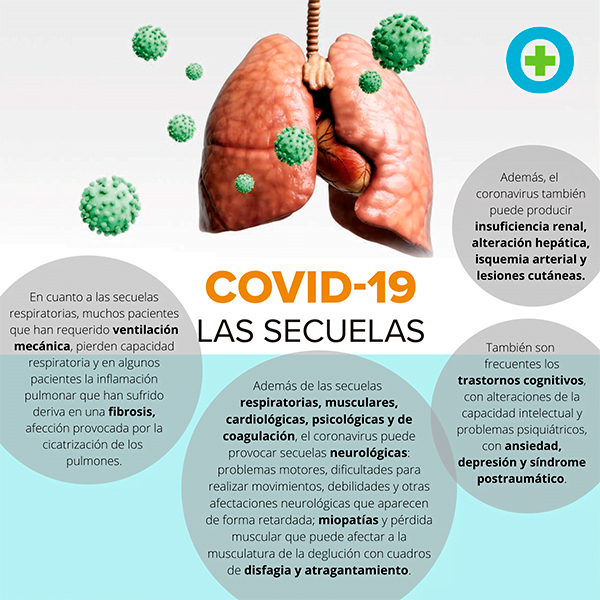
Además de las secuelas respiratorias, musculares, cardiológicas, psicológicas y de coagulación, el coronavirus puede provocar secuelas neurológicas que hay que vigilar tanto al ingreso como al alta y durante las primeras semanas. Así lo afirma el doctor Iván Moreno, internista y portavoz de la Sociedad Española de Medicina Interna (SEMI), quien refiere fundamentalmente problemas motores, dificultades para realizar movimientos, debilidades y otras afectaciones neurológicas que aparecen de forma retardada, miopatías y pérdida muscular que puede afectar a la musculatura de la deglución con cuadros de disfagia y atragantamiento, etc. En cuanto a las secuelas respiratorias, “muchos pacientes que han requerido ventilación mecánica, pierden capacidad respiratoria y en algunos pacientes la inflamación pulmonar que han sufrido deriva en una fibrosis, afección provocada por la cicatrización de los pulmones, de manera que se genera un tejido más grueso y duro que ocasiona dificultades para respirar. También son frecuentes los trastornos cognitivos, con alteraciones de la capacidad intelectual y problemas psiquiátricos, con ansiedad, depresión y síndrome postraumático. Además, el coronavirus también puede producir insuficiencia renal, alteración hepática, isquemia arterial y lesiones cutáneas”, afirma el experto. “Otra cosa que desgraciadamente estamos observando es que muchos pacientes en UCI o ya dados de alta vuelven con infecciones oportunistas por el hecho de haber abusado de los inmunosupresores durante el tratamiento en el hospital”.
Según el doctor Moreno, aparte de las secuelas, “hay pacientes que están presentando síntomas hasta siete-ocho semanas después de la desaparición del virus. Se trata de síntomas persistentes (no secuelas), que son más frecuente en casos moderados que en pacientes que salen de la UCI y entre los que destacan la fatiga, los dolores musculares, etc. De hecho hay virus que provocan síndromes postvirales prolongados, como por ejemplo el citomegalovirus, que nos deja hechos polvo y esto puede estar ocurriendo también con el coronavirus, por lo tanto paciencia”, comenta el doctor Moreno.
La Fisioterapia, crucial en la recuperación
La Sociedad Española de Neumología y Cirugía Torácica (SEPAR) reivindica la importancia de la labor de la Fisioterapia Respiratoria será crucial en la recuperación funcional de los pacientes y el seguimiento tras el alta por COVID-19. Esta rama de la Fisioterapia atiende a los enfermos respiratorios para preservar y mejorar su función respiratoria, su oxigenación, disnea o tolerancia al ejercicio. Puede intervenir en distintas fases del proceso por COVID-19: durante el ingreso o fase de hospitalización, en planta o en UCIs, y después del alta hospitalaria. Su trabajo será muy importante en el seguimiento telemático o presencial de los pacientes pos-COVID-19 que hayan superado la fase aguda de la enfermedad, ya que la infección podría dar secuelas aún desconocidas. Para ello, se utilizan una serie de técnicas cuyo objetivo general es preservar y mejorar la función respiratoria, la oxigenación, la función de los músculos respiratorios, la disnea (o sensación de ahogo al respirar) o la tolerancia al ejercicio. En el caso de las UCIs, la labor de este profesional se centra en dos aspectos: por un lado, en el trabajo respiratorio, a través de técnicas ventilatorias o de drenaje de secreciones, o en la ayuda en el manejo de la ventilación mecánica y en el proceso de destete; y, por otro lado, en el mantenimiento y mejora de la funcionalidad y estado de la musculatura de los pacientes, a través de la movilización precoz, “puesto que uno de los grandes retos es conseguir controlar la debilidad adquirida en los largos períodos de inmovilidad que se desarrolla en la UCI”, precisa Antonio Ríos fisioterapeuta y coordinador del Área de Fisioterapia Respiratoria de SEPAR.
“En planta, podemos intervenir con técnicas ventilatorias, técnicas de drenaje de secreciones, si los pacientes presentan dificultad para expulsar las secreciones, y con el mantenimiento y/o fortalecimiento de la musculatura periférica”, añade Ríos. “En definitiva, se trata de mejorar la adaptación a las actividades de su vida diaria de los pacientes que sufren o han sufrido alguna patología del sistema respiratorio para así mejorar su calidad de vida”, precisa Antonio Ríos. Por último, el papel experto de la Fisioterapia Respiratoria va a ser primordial en la recuperación funcional y respiratoria del paciente COVID-19 tras la hospitalización”, expone Antonio Ríos.
Los médicos especializados en neumología temen que estas afectaciones vayan más allá de la duración de la enfermedad, y lleguen a desarrollar fibrosis pulmonar, produciendo una pérdida de capacidad respiratoria crónica. Varios hospitales ya trabajan para investigar qué alcance tendrán estas posibles secuelas y de qué manera las pueden tratar para que no pongan en riesgo la vida de las personas, una vez superado el virus.
Unidades Post Covid
Para responder a las necesidades asistenciales que se prevén puedan tener los pacientes que han pasado una infección por Covid-19, algunos hospitales como el Hospital Universitario de Bellvitge han puesto en marcha una Unidad Funcional Multidisciplinaria PostCovid-19, cuyo equipo multidisciplinar articulará el trabajo del equipo en un doble circuito de prevención y detección, “sobre un volumen de pacientes que puede ser alto y en el que podemos encontrar consecuencias negativas del Covid-19 a nivel pulmonar o de intersticio, y también otras de carácter sistémico, como afectaciones musculares o la llamada debilidad asociada a la UCI «, explica la doctora Salud Santos, jefe del Servicio de Neumología de este hospital.
Como parte también del trabajo de la Unidad PostCovid-19, el Hospital de Bellvitge lidera un estudio multicéntrico estatal que pretende identificar personas con predisposición genética a desarrollar fibrosis postCovid frente a otras que recuperan correctamente el funcionamiento pulmonar. Los resultados del estudio pueden ser básicos en futuros brotes del coronavirus.